Les articles WELIOM
TÉLÉMÉDECINE : CAPITALISER AUJOURD’HUI POUR REPENSER LA SANTÉ DE DEMAIN
Une tribune WELIOM par Didier ALAIN
De l’affaire du sang contaminé dans les années 1980 et 1990 (création des agences sanitaires) aux attentats de 2015 (renforcement du dispositif ORSAN), en passant par la canicule de 2003 (généralisation des plans blancs), chaque crise sanitaire majeure provoque des évolutions structurelles de notre système de santé. La crise actuelle se différencie des précédentes par son ampleur et son impact sur l’ensemble de la population, en particulier du fait des mesures de confinement. Conséquence directe : le système de santé s’adapte en temps réel.
Changer… la santé et la télésanté en “état de laboratoire permanent”
La crise actuelle provoque une rupture majeure de nos habitudes. Elle nous oblige à adopter de nouveaux comportements, à bouleverser nos usages. En un mot comme en cent : changer. En particulier, lever certains freins qui, en temps normal, constituent autant de points de blocage : crainte de la déshumanisation de la relation, des ruptures de confidentialité, les questions autour de la rémunération des actes, de l’équipement, de sa prise en main…
Le changement a été brutal et rapide : en quelques jours, un nouveau rapport à ces questions et de nouveaux comportements ont été adoptés.
…Tout en restant soi-même
C’est là tout le paradoxe de l’adaptation : il s’agit de changer, mais pour se préserver. Autrement dit, changer en restant soi-même. En matière de santé, le souci collectif est bien entendu celui de préserver la capacité à prendre en charge les patients : malgré l’éloignement lié au confinement, les professionnels se sont mobilisés pour continuer à prodiguer des soins de qualité et assurer la continuité des soins.
Chiffres clés
- 80 000 téléconsultations par semaine vs 10 000 : nombre de téléconsultations remboursées par l’AM début mars vs avant la crise (source TIC santé).
- 44% : nombre de médecins ayant effectué une téléconsultation la semaine du 23 mars, contre 11% la semaine précédente (source : idem).
Trois leviers concrets : innovation, responsabilisation et maturation de la gestion du risque
Le boost de l’innovation et la réponse rapide
En première ligne, les établissements et les professionnels de santé ont largement mobilisé leur capacité d’adaptation : la nécessité de libérer les lits des Centres Hospitaliers pour accueillir des patients COVID-19 a montré la capacité des acteurs de santé d’un territoire à faire tomber les barrières privé/public/médecine de ville. Concernant la télésanté plus directement, les moyens de communication tels que la MSSanté ayant montré leurs limites, des groupes d’échange se sont organisés. Appuyés par des messageries instantanées, les professionnels ont privilégié les moyens répondant à leur besoin : réactivité, interactivité tout en se préservant pour rester opérationnels. Ces pratiques collaboratives trouvent dès maintenant un intérêt bien au-delà de la prise en charge des patients COVID-19.
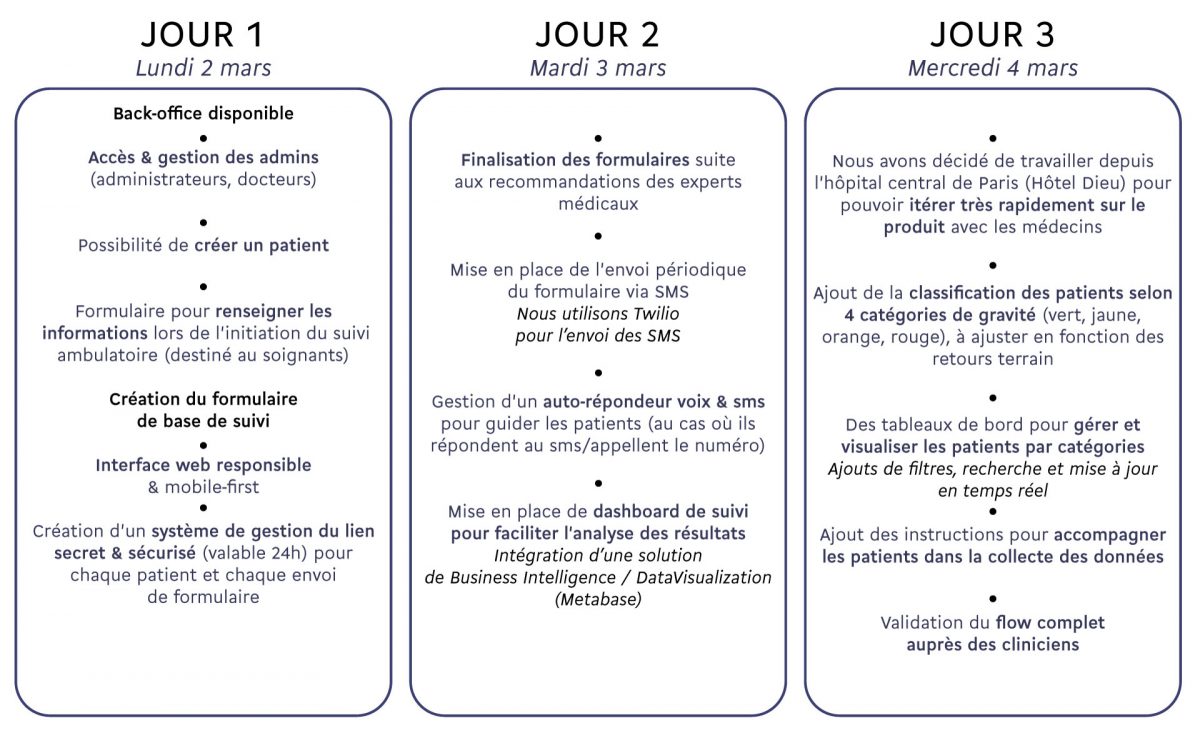
La mobilisation des startups du secteur est l’exemple le plus évident. Structures agiles par définition, leur capacité à délivrer est, une fois de plus, mise en œuvre. Les exemples sont légions. Celui de Lifen et de l’UMR 1153 de l’Inserm est emblématique : en trois jours de hackathon[1], les chercheurs et les équipes de la startup ont mis en place une plateforme de traitement des patients atteints du COVID-19.
Les acteurs institutionnels ne sont pas en reste. En quelques jours, la communication du Ministère est passée de la parole (“parlez-nous de télémédecine”[2]) et de l’expérimentation[3] à la pratique (“COVID-19 et télésanté : qui peut pratiquer à distance et comment ?”[4]).
Parmi les grands acteurs publics impliqués dans la télésanté, l’Agence du Numérique en Santé (ANS) s’est évidemment fortement mobilisée, notamment au travers du recensement et du filtrage des solutions de télésanté, ainsi que l’Agence Nationale d’Appui à la Performance des établissements (ANAP) qui a mobilisé son réseau d’experts et son réseau de proximité[5] en adaptant et boostant son dispositif d’entraide.
La responsabilisation des acteurs
En cette période de crise, la responsabilisation des acteurs a pris une dimension nouvelle, qu’il s’agisse des patients, des professionnels de santé ou des industriels. En quelque sorte, la pandémie nous contraint à nous faire confiance. Deux exemples en télésanté sont particulièrement frappants :
- La possibilité de l’auto-déclaration par les industriels de la conformité de leur solution aux règles (très allégées) établies précédemment, alors que l’agrément préalable était le principe clé de toute forme de validation de solution informatique jusqu’à présent.
- L’assouplissement des règles de facturation des téléconsultations par l’Assurance Maladie. Précédemment, toute téléconsultation devait être intégrée au parcours de soins et ne pouvait être facturée que si une première consultation physique avait eu lieu. La maturation accélérée de la gestion des risques.
Là aussi, la crise pandémique est venue bouleverser nos perceptions et comportements. En quelque sorte, on ne joue plus, on y est pour de vrai.
Conséquence directe : le risque sanitaire a retrouvé sa place normale. Il est bien plus grave de subir (ou de provoquer) une rupture de prise en charge que de subir (ou de provoquer) une rupture de confidentialité.
Évidence, me direz-vous ? Malheureusement non, en tout cas en période normale. Il faut bien l’avouer, le fantasme du risque 0 en matière de sécurité de l’information a eu de beaux jours. En dépit de l’état de l’art, de la pédagogie des acteurs publics ou privés, la logique “ceinture et bretelles” a souvent dominé la gestion du risque informationnel dans notre secteur, ceci cohabitant d’ailleurs avec les pratiques les plus laxistes. Et par là-même, les risques liés à l’information en télésanté ont très largement pris le pas sur les risques sur la santé tout court.
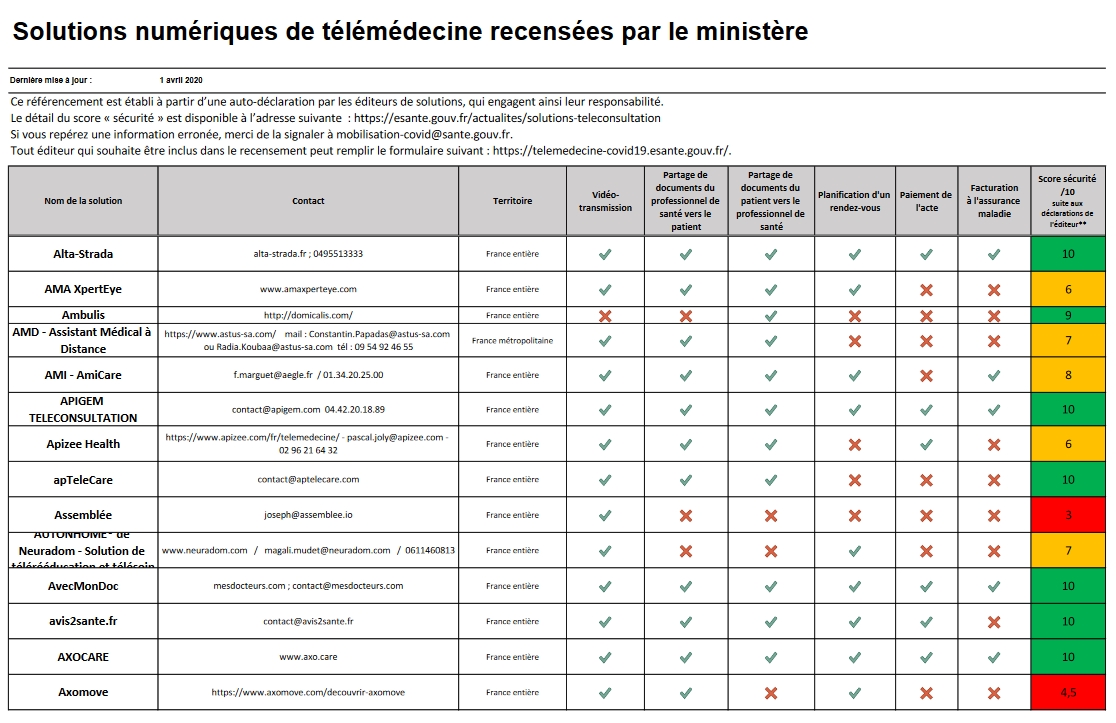
Dans le même ordre d’idée, le Ministère de la santé et l’ANS mettent à disposition des professionnels une grille des logiciels de téléconsultation (liste complète disponible ici) indiquant, pour chaque solution, le niveau de risque lié à l’information. Ce qui est marquant, ici, c’est que le choix est maintenant guidé par l’évaluation du risque et non plus par l’autorisation. Il s’agit d’un changement de paradigme.
Capitaliser : c’est maintenant !
Le bilan de cette crise sera de toute évidence lourd et dramatique. Mais, à n’en pas douter, la télésanté à l’issue de cette crise aura trouvé un nouvel équilibre. Il est en effet improbable que les acteurs reviennent intégralement à leurs comportements précédents.
Pour que le nouvel état de la télésanté à l’issue de la crise pandémique soit meilleur que l’état précédent, nous proposons de nous poser dès à présent les questions clés, en premier lieu celle d’une meilleure hiérarchisation des risques comme nous l’avons évoqué précédemment. Cela passe par un décloisonnement entre le monde de la prise en charge et le monde de l’informatique.
Mais, au-delà de ces enjeux de fond, il est important d’observer et d’évaluer ici et maintenant les nouveaux usages de la télésanté :
- Leur pérennité, au travers de la balance opportunité/risque (notamment sécurité de l’information)
- Leur impact sur l’efficience individuelle et organisationnelle (bénéfices observés tels que le gain de temps, les conditions de travail, etc.)
- Évaluer les perspectives d’extension à d’autres activités
- Pour les établissements qui se dotent de solutions de télésanté, évaluer leur capacité d’intégration à terme pour en pérenniser l’usage après la crise.
Ce sont ici les premiers axes de capitalisation qui émergent à chaud, mais il en existe bien d’autres !
[1] https://blog.lifen.fr/posts/covid-19-une-application-pour-diagnostiquer-les-patients-depuis-leur-domicile
[2] https://solidarites-sante.gouv.fr/soins-et-maladies/prises-en-charge-specialisees/telemedecine/article/parlez-nous-telemedecine, page du 3 septembre 2019
[3] https://solidarites-sante.gouv.fr/soins-et-maladies/prises-en-charge-specialisees/telemedecine/article/etapes-experimentations-de-telemedecine-pour-l-amelioration-des-parcours-en, page mise à jour en novembre 2019
[4] https://solidarites-sante.gouv.fr/soins-et-maladies/maladies/maladies-infectieuses/coronavirus/professionnels-de-sante/article/covid-19-et-telesante-qui-peut-pratiquer-a-distance-et-comment
[5] https://www.anap.fr/annexes/covid-19-dispositif-exceptionnel-dentraide/
lire
lire
lire